Клиническое применение теста на лактат при шоковых состояниях
Клиническое применение теста на лактат при шоковых состоянияхJesse D. Bolton, MD From the Department of Anesthesiology and Critical Care Medicine, |
Лактат венозной крови является ценным диагностическим тестом для оценки тяжести шока и предшествующих состояний. Уровень лактата коррелирует с неблагоприятным прогнозом в периоперационном периоде, в палате интенсивной терапии и реанимации (SICU, MICU, Emergency department) даже при нормальных жизненных показателях. При сниженном уровне лактата прогноз более благоприятный, чем при повышенном уровне. При оценке уровня лактата необходимо обращать внимание на наличие заболеваний печени или проводимую противовирусную терапию, во время которой может наблюдаться повышение уровня лактата при отсутствие гипоперфузии.
Одним из последних направлений в травматологии, критической и срочной медицине, анестезиологии является определение уровня лактата при травмах или тяжелых заболеваниях пациентов. В наше время возможно определение лактата цельной крови1 , взятой у постели больного, и дальнейшая сортировка и реанимация пациентов с травмой2 или сепсисом3 . Некоторые авторы рекомендуют рутинно определять уровень лактата для оценки наличия гипоперфузии во время и после манипуляций высокого риска5 или на сердце4 . Цель данного обзора – обсудить использование лактата как прогностического маркера системной перфузии и попытаться ответить на вопросы по применению лактата в клинической практике.
Продукция и метаболизм лактата
Когда эукариотические клетки метаболизируют глюкозу для создания АТФ, похожая реакция гликолиза разделяет молекулу глюкозы на две молекулы пирувата с фосфориляцией двух молекул АДФ в АТФ и восстановлением двух молекул НАД в НАДН (рисунок 1).
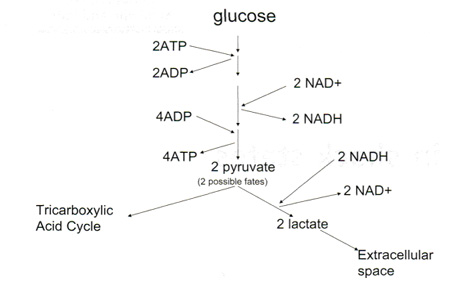 |
| Рисунок 1. Схема гликолиза и превращение пирувата в лактат |
В аэробных условиях пируват перемещается в митохондрии, где подвергается окислению с образованием большого количества АТФ, которое необходимо для обратного окисления НАДН в НАД+. Эта реакция невозможна в анаэробных условиях. В анаэробных условиях происходит восстановление пирувата в лактат с окислением НАДН в НАД+. НАД+ повторно входит в гликолиз. Лактат покидает клетку и по системе кровотока переносится в хорошо кровоснабжаемые органы: печень, почки, сердце, головной мозг, где он может метаболизироваться до пирувата. Таким образом, небольшое количество лактата всегда присутствует в кровотоке (1 мМ/л). 7 При шоковых состояниях продукция лактата множеством гипоксичных органов может превышать его метаболизм. Это является основой определения лактата для оценки гипоперфузии.
Неудивительно, что в такой сложной системе как человеческий организм, лактат задействован и в других механизмах. Например, хорошо оксигенируемые мышцы вырабатывают большое количество лактата во время работы.8 Мозговое вещество почек, которое, даже в норме, находится в состоянии относительной гипоксии9 продуцирует лактат, который метаболизируется в корковом слое.10
Продукция лактата возрастает при метаболических сигналах, не связанных с ишемией. Эпинефрин повышает выработку лактата в мышцах мышей в покое, без уменьшения перфузии.11 При введении здоровому человеку, с уровнем лактата 1,1 мМ/л, эпинефрина в дозе 0,1мкг/кг/мин приводит к повышению лактата до 1,8 мМ/л.12 Даже воспаленные, но хорошо оксигенируемые легкие продуцируют лактат. Таким образом, некоторые авторы расценивают повышение лактата не как маркер гипоперфузии, а как показатель воспаления14 или метаболического стресса.15
Более того, существуют данные о нарушении клиренса лактата при септическом шоке.16 Однако другие исследования показали, что чрезмерная продукция лактата является более весомым фактором, чем снижение клиренса на фоне септического17 или кардиогенного17,18 шока.
Тяжело доказать тот факт, что ишемия является основной причиной повышения лактата при шоке. Пока данная интерпретация является самой распространенной и именно на нем основывается неблагоприятный прогноз при наличии гиперлактатемии.
Лактат в качестве диагностического
и прогностического фактора во время реанимации при шоке
Уровень лактата (первичный и в динамике) является прогностическим фактором смерти в отделении скорой помощи19,20 , при сепсисе20 , травме21,22шоке23-25, ожогах26 , у пациентов в SICU22,27 и MICU28. Уровень лактата в послеоперационном периоде менее 4мМ/л является значимым прогностическим признаком летального исхода после операции по поводу разрыва аневризмы брюшного отдела аорты29, или более 4 мМ/л при кардиопульмональном шунтировании.30
Прогностическая ценность уровня лактата в педиатрической торакальной практике гораздо меньше. Одно исследование показало, что лактат является прогностическим признаком послеоперационных осложнений31 Однако Schroeder и коллеги показали, что в педиатрической торакальной практике наблюдается следующее. В возрасте (средний) 22,5 месяцев «старый» лактат в крови вызывает гиперлактатемию (3,6 против 1,4 мМ/л), что не наблюдалось при использовании свежей крови в начале шунтирования. Это показывает, что в данном случае повышение уровня лактата не является предвестником заболеваемости и смертности.32 Toda и коллеги показали, что у детей с «бескровным» началом уровень лактата был еще больше. Различий в послеоперационных периодах не было.33
Некоторые авторы подвергли сомнению прогностическую ценность уровня лактата в крови. Pal и коллеги заявили, что взаимосвязь между уровнем лактата и показателями смертности, хоть и является статистически значимой, не является клинически полезной. В ходе их крупного моно центрового ретроспективного исследования 6000 травматологических пациентов было выявлено следующее. Гиперлактатемия (более 2) наблюдалась в 50% случаев, а уровень смертности составил лишь 3%. Эти данные показывают, что наблюдалось среднее повышение уровня лактата. Интересным является тот факт, что при чрезвычайной гиперлактатемии (более 20) уровень смертности не превышал 20%!!! Авторы предположили, что уровень лактата в травматологической практике необходимо рассматривать в свете других факторов, а не только ишемии (например, эндогенные катехоламины). Это позволит улучшить лечение пациентов средней и тяжелой степени тяжести.34
Эти данные не лишают силы утверждения о том, что лактат является маркером гипоперфузии. Отличные результаты лечения показывают слаженную работу медицинского персонала, быстрый контроль кровопотери и немедленное восстановление перфузии. В большинстве случаев травматологические пациенты были прежде здоровы и перенесли острое заболевание, которое привело к тяжелой, но кратковременной, ишемии множества органов. Состояние гипоперфузии было быстро скорректировано хирургом. Но при бессимптомном начале заболевания и медленном разрешении (сепсис) картина может быть другой. Травматологические пациенты могут пережить большую степень максимальной ишемии. Интересным является тот факт, что Pal и коллеги считают бесполезным определять лактат лишь на уровне сортировки больных. Они, да и другие исследователи, рекомендуют динамически определять уровень лактата для оценки реанимации в палате интенсивной терапии и операционной.34
Хотя существуют разные мнения, большинство материалов свидетельствуют о том, что уровень лактата является весомым прогностическим факторов при наличии шокового состояния. Однако если лактат «говорит» врачу, лишь то, что он уже знает, клинические это применить трудно.
Отмечен тот факт, что повышенный уровень лактата свидетельствует о неблагоприятном исходе, даже если клинических проявлений шока не наблюдается. У травматологических пациентов с почти нормальной ЧСС и АД, уровень лактата 2,5 мМ/л повышает риск заболеваемости и смертности. Прогноз ухудшается при длительном повышенном уровне лактата.35 Данная ситуация, т.е. повышение уровня лактата без очевидных признаков шока, называется «скрытой гипоперфузией». Травматологические пациенты, которым предстоит бедренная фиксация на фоне скрытой гипоперфузии, входят в группу высокого риска по заболеваемости. А при наличии персистирующей гипоперфузии наблюдается большая частота инфекционных осложнений.37
В ходе влиятельного, хотя и моноцентрового, рандомизированного контролируемого Early Goal - Directed Therapy Trial38 было отмечено, что пациенты в отделении неотложной помощи выживали при наличии гипотонии на фоне инфузионной терапии или нормальных показателях АД при уровне лактата более 4 мМ/л. Базируясь, в основном, на этих данных (т.е. уменьшение смертности), the Surviving Sepsis Guidelines3 рекомендовал лечить септических пациентов с повышенным уровнем лактата с той же срочностью, как и при наличии гипотонии. Та идея, что агрессивное ведение больных может изменить неблагоприятный прогноз, связанный с повышением уровня лактата, точно не подтверждена в ходе других работ. Однако, несомненно, имеет смысл.
В практической работе не целесообразно ориентироваться на недостаток анионов для определения уровня лактата. Многочисленные исследования показали, что недостаток анионов не свидетельствует о повышении уровня лактата.39-40 В травматологической практике показатель Base Deficit ( BD ) длительное время использовался как индекс гипоперфузии в сочетании с корреляцией между BD и уровнем лактата.42 В ПИТ данная корреляция также имеет отношение к прогнозу. Однако в последнее время показатель BD утратил свою специфичность, а лактат остался показателем для определения прогноза.22,43 В ожоговой практике первоначальное и динамическое определение лактата имеет большую значимость нежели BD.44 Эти данные не удивительны, учитывая множество неишемических этиологических факторов метаболического ацидоза у пациентов в ПИТ. Не последним является применение физиологического раствора при реанимации.
Другие причины повышения уровня лактата (кроме гипоперфузии)
При реанимации очень часто используется раствор Рингера, поэтому интересно оценить его влияние на уровень лактата в крови. При в/в введении здоровым добровольцам 1 литра в течение 1 часа не привело к повышению уровня лактата, по сравнению с группой физ. раствора.45 Однако периодическая46 или непрерывная47 гемофильтрация с замещением жидкости повышает уровень лактата в крови. В последнем исследовании проводилась оценка восьми пациентов ПИТа с острой почечной недостаточностью с первоначальным уровнем лактата 2,4 мМ/л. Через 2 часа после CVVH с инфузией жидкости, содержащей 10,2 мМ/л лактата, привело к повышению его уровня в венозной крови до 3,9 мМ/л.
Большинство циркулирующего лактата метаболизируется печенью. Таким образом, заболевания печени уменьшают специфичность повышенного уровня лактата как признака гипоперфузии. Это может привести к диагностическим трудностям, так как при заболеваниях печени наблюдается умеренная гипоперфузия, повышение сердечного выброса и вазодилатация. Такие же симптомы мы видим и при сепсисе. В одном исследовании 92 пациентов ПИТа с клиническим шоком средний уровень лактата на фоне повышенного билирубина составлял 8,2 мМ/л. При нормальных показателях билирубина или AST – 4,3 мМ/л. В обеих группах показатели смертности и Systolic Blood Pressure , Simplified Acute Physiology Score были одинаковыми.48 Для сравнения, в ходе одного исследования 35 пациентов ПИТа с паренхиматозной патологией печени и уровнем билирубина выше 2 наблюдались гипотония, олигурия и другие признаки гипоперфузии.49 Основываясь на доступной информации можно сделать вывод, что не существует четкого уровня лактата для диагностики гипоперфузии в призме болезней печени. Пациенты с заболеванием печени входят в группу высокого риска по развитию инфекции, почечной дисфункции или молниеносной печеночной недостаточности. Таким образом, повышение уровня лактата вследствие печеночной дисфункции может нести важный прогностический компонент, так же как и при гипоперфузии. Однако эти данные были получены при исследовании 83 пациентов с молниеносной печеночной недостаточностью.50
Прием алкоголя также приводит к повышению уровня лактата в крови. Для оценки уровня лактата при хроническом алкоголизме используется определение тиамина (недостаточность)51 , что очень часто сопутствует данному заболеванию. Тиамин является кофактором пируват дегидрогеназы.52Таким образом, при его отсутствие пируват появляется в клетке и большее количество пирувата превращается в лактат. Как и при заболеваниях печени остается один вопрос, при каких обстоятельствах повышение уровня лактата стоит относить к принятию алкоголя, а при каких он является признаком гипоперфузии?
Macdonald изучил 22 ED пациента со средним уровнем алкоголя 287 мг/дл и обнаружил, что у 7 уровень лактата составил 2,4 мМ/л. Также имелись другие факторы для развития гиперлактатемии, такие как эпилепсия или гипоксия. 53 Zehtabchi и коллеги изучили 192 пациентов с незначительными травмами и обнаружили, что, несмотря на, схожие показатели Injury Severity Score и витальных признаков, уровень алкоголя у пациентов, принимавших его, составил 2,69 мМ/л, по сравнению с 2,0 мМ/л у трезвых пациентов.54 Та же исследовательская группа изучила 520 травматологических пациента и сделала вывод, что хотя при острой алкогольной интоксикации уровень лактата немного выше, то не оказывает влияния на диагностическую ценность лактата при проведении дифференциального диагноза между тяжелой и легкой травмами при сравнении ISS, переливания крови и падения гематокрита.55 Dunne и коллеги пришли к такому же выводу в ходе исследования более 15000 пациентов. Они выяснили, что у пациентов, принимавших алкоголь, средний уровень лактата выше (3,7 против 2,7 мМ/л), но также выше ISS (10,4 против 9,4) чем у трезвых больных. 21 Таким образом, алкоголь незначительно повышает уровень лактата в крови (редко больше 4 мМ/л).
Молниеносный лактоацидоз является хорошо описанным явлением среди ВИЧ + пациентов, которые лечатся Nucleoside Reverse Transcriptase Inhibitors , особенно didanosine и stavudine , которые обладают прямым токсическим действием на митохондрии. У пациентов с поражением митохондрий уровень лактата превышает 5 мМ/л, появляются тошнота, рвота, боль в животе. Все это приводит к жировой дистрофии печени и смерти в половине случаев. Данная патология наблюдается частотой 1-10 случаев на 1000 человеко-лет. Обсуждается превалирование асимптоматической или олигосимптоматической гиперлактемии (2-5 мМ/л) среди пациентов с NRTI . Частота составляет 0-227 случаев на 1000 человеко-дней (когортные исследования).56-64
Лактоацидоз вследствие приема метформина является еще одной темой для обсуждения. Ясно, что phenformin , старый бигуанид, может приводить к лактоацидозу. Подобные случаи описываются и при применении метформина. Однако у большинтсва таких пациентов наблюдаются сердечная недостаточность, острая инфекция и другие факторы, которые могут приводить к лактоацидозу. Cochrane обзор всех материалов по метформину (47000 человеко-лет лечения) не выявил данного синдрома.65-67
Описано несколько случаев повышения лактата при генетических болезнях митохондрий или выработка лактата раковыми клетками.68 Д-лактоацидоз – это состояние, при котором бактериальный рост в кишечнике приводит к системной абсорбции бактериального Д-лактата, что ведет к нарушению умственных процессов, атаксии и тяжелому ацидозу. Вследствие того, что стандартно определяют только Л-лактат, это может привести к диагностическим трудностям.52
Заключения
Определение лактата цельной крови является ценной методикой для прогноза и распределения терапии при очевидном или скрытом шоке. Повышение лактата более 4 мМ/л, даже при нормальных жизненных показателях, обычно указывает на тяжелую гипоперфузию или печеночную недостаточность.
Хотя несколько клинических симптомов могут привести к незначительной гиперлактатемии (2,5-4мМ/л), данный показатель все равно остается важным прогностическим фактором и не должен оставаться без тщательной оценки. У шоковых пациентов нормализация уровня лактата является хорошим прогностическим признаком.
Список литературы
- Kost GJ: New whole blood analyzers and their impact on cardiac and critical care. Crit Rev Clin Lab Sci 30:153-202, 1993
- Tisherman SA, Bade P, Bokhari F, et al: Clinical practice guideline: endpoints of resuscitation. J Trauma 57:898-912, 2004
- Dellinger RP, Carlet JM, Masur H, et al: Surviving Sepsis Campaign guidelines for management of severe sepsis and septic shock. Crit Care Med 32:858-873, 2004
- Polonen P, Ruokonen E, Hippelainen M, et al: A prospective, randomized study of goal-oriented hemodynamic therapy in cardiac surgical patients. Anesth Analg 90:1052-1059, 2000
- Meregalli A, Oliveira RP, Friedman G: Occult hypoperfusion is associated with increased mortality in hemodynamically stable, high-risk, surgical patients. Crit Care 8:R60-R65, 2004
- Stryer L: Biochemistry (ed 5). New York, NY, W. H. Freeman and Company
- Fall PJ, Szerlip HM: Lactic acidosis: from sour milk to septic shock. J Intens Care Med 20:255-271, 2005
- Gladden LB: Lactate metabolism: a new paradigm for the third millennium. J Physiol 558:5-30, 2004
- Pallone TL, Silldorff EP, Turner MR: Intrarenal blood flow: micro vascular anatomy and the regulation of medullary perfusion. Clin Exp Pharmacol Physiol 25:383-392, 1998
- Bellomo R: Bench-to-bedside review: lactate and the kidney. Crit Care 6:322-326, 2002
- Luchette FA, Jenkins WA, Friend LA, et al: Hypoxia is not the sole cause of lactate production during shock. J Trauma 52:415-419, 2002
- Beam AG, Billing B, Sherlock S: The effect of adrenaline and nor adrenaline on hepatic blood flow and splanchnic carbohydrate metab olism in man. J Physiol 115:430-441, 1951
- Iscra F, Gullo A, Biolo G: Bench-to-bedside review: lactate and the lung. Crit Care 6:327-329, 2002
- Gutierrez G, Wulf ME: Lactic acidosis in sepsis: another commentary. Crit Care Med 33:2420-2422, 2005
- Levy B, Gibot S, Franck P, et al: Relation between muscle Na+K+ATPase activity and raised lactate concentrations in septic shock: a prospective study. Lancet 365:871-875, 2005
- Levraut J, Ciebiera JP, Chave S, et al: Mild hyperlactatemia in stable septic patients is due to impaired lactate clearance rather than over production. Am J Respir Crit Care Med 157:1021-1026, 1998
- Revelly JP, Tappy L, Martinez A, et al: Lactate and glucose metabolism in severe sepsis and cardiogenic shock. Crit Care Med 33:2235- 2240, 2005
- Chiolero RL, Revelly JP, Leverve X, et al: Effects of cardiogenic shock on lactate and glucose metabolism after heart surgery. Crit Care Med 28:3784-3791, 2000
- Shapiro NI, Howell MD, Talmor D, et al: Serum lactate as a predictor of mortality in emergency department patients with infection. Ann Emerg Med 45:524-528, 2005
- Nguyen HB, Rivers EP, Knoblich BP, et al: Early lactate clearance is associated with improved outcome in severe sepsis and septic shock. Crit Care Med 32:1637-1642, 2004
- Dunne JR, Tracy JK, Scalea TM, et al: Lactate and base deficit in trauma: does alcohol or drug use impair their predictive accuracy? J Trauma 58:959-966, 2005
- Husain FA, Martin MJ, Mullenix PS, et al: Serum lactate and base deficit as predictors of mortality and morbidity. Am J Surg 185:485-491, 2003
- Cowan BN, Burns HJ, Boyle P, et al: The relative prognostic value of lactate and haemodynamic measurements in early shock. Anaesthesia 39:750-755, 1984
- Marecaux G, Pinsky MR, Dupont E, et al: Blood lactate levels are better prognostic indicators than TNF and IL-6 levels in patients with septic shock. Intens Care Med 22:404-408, 1996
- Vincent JL, Dufaye P, Berre J, et al: Serial lactate determinations during circulatory shock. Crit Care Med 11:449-451, 1983
- Kamolz LP, Andel H, Schramm W, et al: Lactate: early predictor of morbidity and mortality in patients with severe burns. Burns 31:986- 990, 2005
- McNeils J, Marini CP, Jurkiewicz A, et al: Prolonged lactate clearance is associated with increased mortality in the surgical intensive care unit. Am J Surg 182:481-485, 2001
- Stacpoole PW, Wright EC, Baumgartner TG, et al: Natural history and course of acquired lactic acidosis in adults. DCA-Lactic Acidosis Study Group. Am J Med 97:47-54, 1994
- Singhal R, Coghill JE, Guy A, et al: Serum lactate and base deficit as predictors of mortality after ruptured abdominal aortic aneurysm repair. Eur J Vase Endovasc Surg 30:263-266, 2005
- Demers P, Elkouri S, Martineau R, et al: Outcome with high blood lactate levels during cardiopulmonary bypass in adult cardiac opera tion. Ann Thorac Surg 70:2082-2086, 2000
- Basaran M, Sever K, Kafali E, et al: Serum lactate level has prognostic significance after pediatric cardiac surgery. J Cardiothorac Vase Anesth 20:43-47, 2006
- Schroeder TH, Hansen M: Effects of fresh versus old stored blood in the priming solution on whole blood lactate levels during paediatric cardiac surgery. Perfusion 20:17-19, 2005
- Toda Y, Duke T, Shekerdemian LS: Influences on lactate levels in children early after cardiac surgery: prime solution and age. Crit Care Resusc 7:87-91, 2005
- Pal JD, Victorino GP, Twomey P, et al: Admission serum lactate levels do not predict mortality in the acutely injured patient. J Trauma 60:583-587; discussion 587-589, 2006
- Blow O, Magliore L, Claridge JA, et al: The golden hour and the silver day: detection and correction of occult hypoperfusion within 24 hours improves outcome from major trauma. J Trauma 47:964-969, 1999
- Crowl AC, Young JS, Kahler DM, et al: Occult hypoperfusion is associated with increased morbidity in patients undergoing early femur fracture fixation. J Trauma 48:260-267, 2000
- Claridge JA, Crabtree TD, Pelletier SJ, et al: Persistent occult hypo perfusion is associated with a significant increase in infection rate and mortality in major trauma patients. J Trauma 48:8-14; discussion 14-15, 2000
- Rivers E, Nguyen B, Havstad S, et al: Early goal-directed therapy in the treatment of severe sepsis and septic shock. N Engl J Med 345: 1368-1377, 2001
- Levraut J, Bounatirou T, Ichai C, et al: Reliability of anion gap as an indicator of blood lactate in critically ill patients. Intens Care Med 23:417-422, 1997
- Iberti TJ, Leeibowitz AB, Papadakos PJ, et al: Low sensitivity of the anion gap as a screen to detect hyperlactatemia in critically ill patients. Crit Care Med 18:275-277, 1990
- Adams BD, Bonzani TA, Hunter CJ: The anion gap does not accurately screen for lactic acidosis in emergency department patients. Emerg Med J 23:179-182, 2006
- Aslar AK, Kuzu MA, Elhan AH, et al: Admission lactate level and the APACHE II score are the most useful predictors of prognosis follow ing torso trauma. Injury 35:746-752, 2004
- Martin MJ, FitzSullivan E, Salim A, et al: Discordance between lactate and base deficit in the surgical intensive care unit: which one do you trust? Am J Surg 191:625-630, 2006
- Jeng JC, Jablonski K, Bridgeman A, et al: Serum lactate, not base deficit, rapidly predicts survival after major burns. Burns 28:161-166, 2002
- Didwania A, Miller J, Kassel D, et al: Effect of intravenous lactated Ringer's solution infusion on the circulating lactate concentration. Part 3. Results of a prospective, randomized, double-blind, placebo-controlled trial. Crit Care Med 25:1851-1854, 1997
- Davenport A, Will EJ, Davison AM: Hyperlactataemia and metabolic acidosis during haemofiltration using lactate-buffered fluids. Nephron 59:461-465, 1991
- Tan HK, Uchino S, Bellomo R: The acid-base effects of continuous hemofiltration with lactate or bicarbonate buffered replacement fluids. Int J Artif Organs 26:477-483, 2003
- De Jonghe B, Cheval C, Misset B, et al: Relationship between blood lactate and early hepatic dysfunction in acute circulatory failure. J Crit Care 14:7-11, 1999
- Kruse JA, Zaidi SA, Carlson RW: Significance of blood lactate levels in critically ill patients with liver disease. Am J Med 83:77-82, 1987
- Macquillan GC, Seyam MS, Nightingale P, et al: Blood lactate but not serum phosphate levels can predict patient outcome in fulminant hepatic failure. Liver Transplant 11:1073-1079, 2005
- Campbell CH: Lacticacidosis and thiamine deficiency. Lancet 2:1282, 1984
- Luft EC: Lactic acidosis update for critical care clinicians. J Am Soc Nephrol 12:S15-S19, 2001 (suppl 17)
- MacDonald L, Kruse JA, Levy DB, et al: Lactic acidosis and acute ethanol intoxication. Am J Emerg Med 12:32-35, 1994
- Zehtabchi S, Sinert R, Baron BJ, et al: Does ethanol explain the acidosis commonly seen in ethanol-intoxicated patients? Clin Toxicol (Phila)43:161-166, 2005
- Zehtabchi S, Baron BJ, Sinert R, et al: Ethanol and illicit drugs do not affect the diagnostic utility of base deficit and lactate in differentiating minor from major injury in trauma patients. Acad Emerg Med 11: 1014-1020, 2004
- Marceau G, Sapin V, Jacomet C, et al: Frequency, risk factors, and outcome of hyperlactatemia in HIV-positive persons: implications for the management of treated patients. Clin Chem 49:1154-1162, 2003
- John M, Mallal S: Hyperlactatemia syndromes in people with HIV infection. Curr Opin Infect Dis 15:23-29, 2002
- John M, Moore CB, James IR, et al: Chronic hyperlactatemia in HIV-infected patients taking antiretroviral therapy. Aids 15:717-723, 2001
- Imhof A, Ledergerber B, Gunmard HF, et al: Risk factors for and outcome of hyperlactatemia in HIV-infected persons: is there a need for routine lactate monitoring? Clin Infect Dis 41:721-728, 2005
- Arenas-Pinto A, Grant AD, Edwards S, et al: Lactic acidosis in HIV infected patients: a systematic review of published cases. Sex Transm Infect 79:340-343, 2003
- Moyle GJ, Datta D, Mandalia S, et al: Hyperlactataemia and lactic acidosis during antiretroviral therapy: relevance, reproducibility and possible risk factors. Aids 16:1341-1349, 2002
- Wohl DA, McComsey G, Tebas P, et al: Current concepts in the diagnosis and management of metabolic complications of HIV infec tion and its therapy. Clin Infect Dis 43:645-653, 2006
- Wohl DA, Pilcher CD, Evans S, et al: Absence of sustained hyperlac tatemia in HIV-infected patients with risk factors for mitochondrial toxicity. J Acquir Immune Defic Syndr 35:274-278, 2004
- Hocqueloux L, Alberti C, Feugeas JP, et al: Prevalence, risk factors and outcome of hyperlactataemia in HIV-infected patients. HIV Med 4:18-23, 2003
- Salpeter S, Greyber E, Pasternak G, et al: Risk of fatal and nonfatal lactic acidosis with metformin use in type 2 diabetes mellitus. Co chrane Database Syst Rev 1:CD002967, 2006
- Fantus IG: Metformin's contraindications: needed for now. CMAJ 173:505-507, 2005
- McCormack J, Johns K, Tildesley H: Metformin's contraindications should be contraindicated. CMAJ 173:502-504, 2005
- Sillos EM, Shenep JL, Burghen GA, et al: Lactic acidosis: a metabolic complication of hematologic malignancies: case report and review of the literature. Cancer 92:2237-2246, 2001

